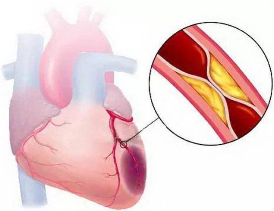
关于高血脂的危害,相信大家都已经有很明确的认识了,查看体检报告时,胆固醇水平通常是大家比较关心的一项血液指标。如果总胆固醇或低密度脂蛋白胆固醇升高,医生常会告诫需要注意心血管疾病的风险。
然鹅,所谓的“高血脂”,不光是指胆固醇高哦,其他类型的血脂也会损害健康。比如很容易被大家忽视的甘油三酯。最近,《自然》旗下免疫学方向的子刊Nature Immunology上,发表了一篇论文,研究者强调血脂中的甘油三酯与慢性炎症、血管和肾脏疾病有关系,并揭示了富含甘油三酯的脂蛋白如何诱发炎性反应的分子机制。
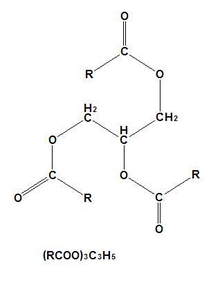
甘油三酯结构式
研究人员测量了受试者血浆中载脂蛋白ApoC-III的水平,这是一种富含甘油三酯的脂蛋白。结果显示,相比健康受试者,急性心肌梗死患者和慢性肾病患者的血浆中,ApoC-III水平明显升高。而在两项总共包含3300多名参与者的大规模研究中,血浆中ApoC-III浓度更高的人,体内多项炎症指标物的浓度也更高。更值得注意的是,一项随访中位数为9.9年的研究结果显示,富含甘油三酯的脂蛋白水平升高,与较高的全因死亡率显著相关。额,听着挺吓人的吧?感觉后背直冒冷汗呐!
为了确认相关性背后的具体机制,研究人员开展了一系列细胞实验,分析了脂蛋白对单核细胞的作用。单核细胞是一类在体内执行防御任务的白细胞,它们巡视血管系统,观察是否有伤口或炎症。当它们发现有细菌感染,会分泌致炎细胞因子。而研究者此次发现,富含甘油三酯的极低密度脂蛋白水平升高时,会像细菌感染一样激活单核细胞。相比之下,富含胆固醇的脂蛋白对单核细胞没有引起相同的炎症反应。“而当这种炎症变成慢性的,就会损害肾脏或引起动脉粥样硬化。”这项研究的主要负责人、德国萨尔大学(Saarland University)的Timo Speer博士解释说,“动脉粥样硬化是动脉内壁沉积物堆积而导致的动脉变窄,是心脏病和中风的主要原因之一。”
采用人源化小鼠的疾病模型,研究小组进一步验证了脂蛋白引起的慢性炎症与心血管疾病和肾脏疾病的关系。由于ApoC-III蛋白激活单核细胞,小鼠颈动脉损伤后,血管再生出现异常,而这正是动脉粥样硬化患者中存在的一种现象。而在另一种肾脏损伤模型中,脂蛋白对单核细胞的激活,加剧了小鼠的肾损伤。
这些实验结果验证了富含甘油三酯的脂蛋白与慢性炎症驱动的疾病之间有确切关系。“我们希望这些研究结果将有助于制定新的策略,治疗和预防这些危及生命的疾病。”Speer教授说。“从另一方面说,我们现在可以认为,采取低脂肪饮食可以帮助那些高风险患者,比如糖尿病或高血压患者,显著延长预期寿命。”
咋样,甘油三酯高确实很要命吧?我们再来仔细了解下这个小家伙。
甘油三酯的组成和分布
和胆固醇均为中性脂肪,由3分子脂肪酸和1分子甘油酯化而成,别名:月桂脂,三月桂精等,是体内能量的主要来源。TG处于脂蛋白的核心,在血中以脂蛋白形式运输。除TG外,外周血中还存在甘油二酯、甘油一酯(两者总和不足TG的3%)和游离甘油(FG)。
不同的组织细胞中甘油三酯的合成各有特点,下面主要讨论肝脏、脂肪组织和小肠粘膜上皮细胞合成甘油三酯的特点。
肝脏:
肝脏可利用糖、甘油和脂肪酸作原料,通过磷脂酸途径合成甘油三酯。脂肪酸的来源有脂动员来的脂肪酸,由糖和氨基酸转变生成的脂肪酸和食物中来的外源性脂肪酸(食物中脂肪消化吸收后经血入肝的中短链脂肪酸,乳糜微粒残余颗粒中脂肪分解生成的脂肪酸)。
肝细胞含脂类物质约4-7%,其中甘油三酯约占1/2,甘油三酯含量过高会引起脂肪肝,正常情况下,肝脏合成的甘油三酯和磷脂、胆固醇、载脂蛋白一起形成极低密度脂蛋白,分泌入血。若磷脂合成障碍或载脂蛋白合成障碍就会影响甘油三酯转运出肝,引起脂肪肝。另外,若进入肝脏的脂肪酸过多,合成甘油三酯的量超过了合成载脂蛋白的能力,也可引起脂肪肝。
脂肪组织:
脂肪组织甘油三酯的合成与肝脏基本相同,二者的区别是脂肪组织不能利用甘油,只能利用糖分解提供的α-磷酸甘油;脂肪组织能大量储存甘油三酯。
小肠粘膜上皮细胞:
小肠粘膜上皮细胞合成甘油三酯有两条途径。在进餐后,食物中的甘油三酯水解生成游离脂肪酸和甘油一酯。吸收后经甘油一酯途径合成甘油三酯。这些甘油三酯参与乳糜微粒的组成。这一途径是小肠粘膜甘油三酯合成的主要特点。而在饥饿情况下,小肠粘膜也能利用糖、甘油和脂肪酸作原料,经磷脂酸途径合成甘油三酯,这一部分甘油三酯参与极低密度脂蛋白组成。此时的合成原料和过程又类似于肝脏。
人体内甘油三酯的来源和用途
甘油三酯来自食物中脂肪的分解。肝脏也能将血液中的某些糖类转化为甘油三酯。如果甘油三酯过量,囤积于皮下就会使身体肥胖,囤积于血管壁则造成动脉硬化,囤积于心脏就会导致心脏肥大,囤积于肝脏则会造成脂肪肝。
甘油三酯是被储藏起来的热量源。如同其名称一样,甘油三酯是人体的脂肪成分,如果以猪肉或牛肉为例,那么甘油三酯就是白色的肥肉部位。皮下脂肪就是甘油三酯所蓄积而成的。甘油三酯是由三分子脂肪酸与一分子甘油结合而成的,一般情况下会成为脂肪酸的贮藏库,根据身体所需会被分解。
被分解后的脂肪酸会被作为我们生命活动的热量源来加以利用。从甘油三酯中脱离的脂肪酸便是游离脂肪酸,是一种能够迅速用于生命活动的高效热量源。此外,皮下脂肪还有保持体温、保护身体免受寒冷袭击的类似隔热材料的功能,以及保护身体免受外来袭击的缓冲材料的功能。
也就是说,甘油三酯在人类进化的过程中,为适应严酷的自然以求生存下来发挥了重要的作用。但是,在拥有舒适的环境与丰富食用材料的现代生活中,甘油三酯却面临着愈加过剩蓄积的危险。
甘油三酯的代谢
分解代谢
脂肪组织中的甘油三酯在一系列脂肪酶的作用下,分解生成甘油和脂肪酸,并释放入血供其它组织利用的过程,称为脂动员。在这一系列的水解过程中,催化由甘油三酯水解生成甘油二酯的甘油三酯脂肪酶(ATGL)是脂动员的限速酶,甘油二脂在激素敏感脂肪酶(HSL)的催化下进一步被水解成单酰基甘油。最终产生的甘油是在单甘油酯脂肪酶(MGL)的催化下形成。一般认为该过程发生在脂肪粒中(Lipid Droplet)。
胰高血糖素、肾上腺素和去甲肾上腺素与脂肪细胞膜受体作用,激活腺苷酸环化酶,使细胞内cAMP水平上升,进而激活cAMP依赖蛋白激酶,将HSL磷酸化而活化之,促进甘油三酯水解,这些可以促进脂动员的激素称为脂解激素(lipolytic hormones)。胰岛素和前列腺素等与上述激素作用相反,可抑制脂动员,称为抗脂解激素(antilipolytic hormones)。
脂动员生成的脂肪酸可释放入血,与白蛋白结合形成脂酸白蛋白运输至其它组织被利用。但是,脑及神经组织和红细胞等不能利用脂肪酸,甘油被运输到肝脏,被甘油激酶催化生成3-磷酸甘油,进入糖酵解途径分解或用于糖异生。脂肪和肌肉组织中缺乏甘油激酶而不能利用甘油。
合成代谢
人体可利用甘油、糖、脂肪酸和甘油一酯为原料,经过磷脂酸途径和甘油一酯途径合成甘油三酯。
甘油一酯途径
以甘油一酯为起始物,与脂酰CoA共同在脂酰转移酶作用下酯化生成甘油三酯。
磷脂酸途径
磷脂酸即3磷酸-1,2-甘油二酯,是合成含甘油脂类的共同前体。糖酵解的中间产物类磷酸二羟丙酮在甘油磷酸脱氢酶作用下还原生成α-磷酸甘油(或称3-磷酸甘油);游离的甘油也可经甘油激酶催化,生成α-磷酸甘油(因脂肪及肌肉组织缺乏甘油激酶,故不能利用激离的甘油)。α-磷酸甘油在脂酰转移酶(acyl transferase)作用下,与两分子脂酰CoA反应生成3-磷酸。1,2甘油二酯即磷脂酸(phosphatidic acid)。此外,磷酸二羟丙酮也可不转为α-磷酸甘油,而是先酯化,后还原生成溶血磷脂酸,然后再经酯化合成磷脂酸。磷脂酸在磷脂酸磷酸酶作用下,水解释放出无机磷酸,而转变为甘油二酯,它是甘油三酯的前身物,只需酯化即可生成甘油三酯。
甘油三酯所含的三个脂肪酸可以是相同的或不同的,可为饱和脂肪酸或不饱和脂肪酸。
甘油三酯的合成速度可以受激素的影响而改变,如胰岛素可促进糖转变为甘油三酯。由于胰岛素分泌不足或作用失效所致的糖尿病患者,不仅不能很好利用葡萄糖,而且葡萄糖或某些氨基酸也不能用于合成脂肪酸,而表现为脂肪的氧化速度增加,酮体生成过多,其结果是患者体重下降。此外,胰高血糖素、肾上腺皮质激素等也影响甘油三酯的合成。
参考资料
[1] Zewinger, S. et al. (2019) Apolipoprotein C3 induces inflammation and organ damage by alternative inflammasome activation. Nat Immunoly DOI: 10.1038/s41590-019-0548-1
[2] How high lipid levels cause inflammation and damage kidneys and blood vessels. Retrieved Dec. 10, 2019, from https://medicalxpress.com/news/2019-12-high-lipid-inflammation-kidneys-blood.html