一、肥胖有哪些影响?
在过去的约50年中,全世界肥胖的患病率已经上升,达到了大流行水平。肥胖是一项重大的健康挑战,因为它大大增加了2型糖尿病,脂肪肝病,高血压,心肌梗塞,中风,痴呆,骨关节炎,阻塞性睡眠呼吸暂停和几种癌症等疾病的风险,从而导致两者的下降:生活质量和预期寿命。肥胖还与失业,社会不利和社会经济生产力下降有关,因此越来越多地造成经济负担。
二、造成肥胖的因素有哪些?
1、遗传因素
遗传因素对肥胖的影响主要通过增加机体对肥胖的易感性起作用,肥胖者往往有较明确的家族史。
2、内分泌因素
包括下丘脑、垂体疾病、库欣综合征、甲状腺功能减退症、性腺功能减退症及多囊卵巢综合征等。
3、生活方式
不良生活方式可引起肥胖,包括:①饮食过量;②进食行为(食物种类、进食次数、时间等)异常;③运动过少;④饮酒。
4、药物因素
长期使用糖皮质激素、氯丙嗪、胰岛素等可引起肥胖,为医源性肥胖。
5、脂肪细胞因子
脂肪细胞内分泌功能的发现是近年来内分泌学领域的重大进展之一。目前研究较多的脂肪细胞因子有脂联素、抵抗素、瘦素及肿瘤坏死因子α等,它们均参与胰岛素抵抗、脂代谢紊乱、糖代谢异常的发生机制,同样也是肥胖的发病机制。
三、肥胖的相关研究
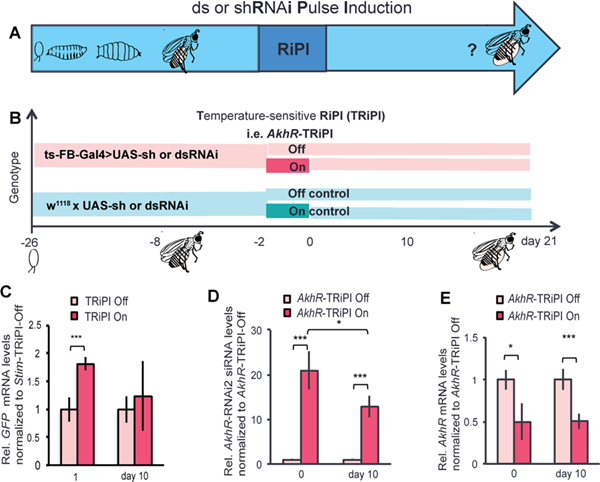
最近的一项研究证实,哺乳动物STIM1也调节肝脏和肌肉中的脂质代谢。此外,正常SOCE所需的STIM1的质膜转运在肥胖小鼠的肝细胞中受损,这导致进一步的代谢功能障碍。尽管急性SOCE干扰引起的脂肪堆积已经确定,但慢性iCa 2+功能障碍的不良后果尚不清楚,因为Stim / STIM功能丧失在小鼠和苍蝇中是致命的,而扩展的组织特异性Stim敲低使用温控表达系统会受到技术限制。
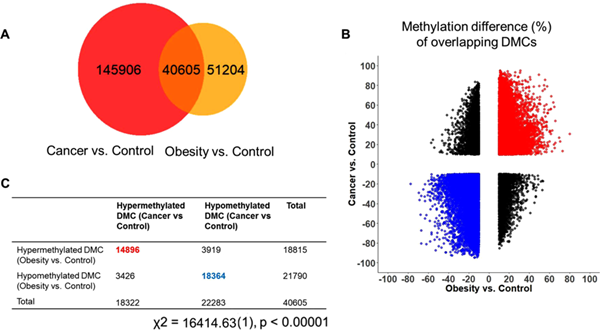
在15名CRC患者中进行全基因组甲基化分析。为了避免DNA甲基化数据的系统误差,应用直方图转化以平衡甲基化水平与对照组的分布。我们对肥胖和CRC病例与对照组的简化表达亚硫酸氢盐测序(RRBS)分析数据进行了差异甲基化分析。
我们在CRC和对照受试者之间鉴定了186,511个DMC,在肥胖和对照之间鉴定了91,809个DMC。为了评估肥胖是否通过DNA甲基化改变与CRC相关,我们将这些与CRC和肥胖分开鉴定的DMC重叠。如果CRC和肥胖DNA在某个CpG位点均差异甲基化,则将DMC计为重叠DMC。
如图所示 ,有40,605个重叠的DMC,占肥胖组中鉴定的DMC的44%。令人惊讶的是,我们观察到这些重叠DMC的甲基化变化发生在肥胖和CRC的相同方向上。换句话说,绝大多数肥胖和CRC的重叠DMC都是肥胖和CRC的高甲基化(36.7%)或低甲基化(45.2%)。卡方检验显示肥胖与CRC之间存在显着相关性(p <0.0001)。
四、肥胖如何预防和治疗?
到目前为止,肥胖预防和治疗策略 - 无论是在个人还是在人群层面 - 从长远来看都没有取得成功。旨在减少热量摄入和增加能量消耗的生活方式和行为干预措施的有效性有限,因为复杂和持久的激素,代谢和神经化学适应能够抵御体重减轻并促进体重恢复。减少肥胖负担需要将个体干预与环境和社会变化相结合的方法。
因此,更好地了解肥胖患病率和趋势的显着区域差异可能有助于确定肥胖的社会原因,并提供指导哪些是最有希望的干预策略。
五、结论
肥胖的影响因素很多,目前还没有很好的方法来避免肥胖, 肥胖不是病,但是会引起很多病,希望大家能管住嘴,迈开腿,抗肥胖!!!